Olá pessoal, hoje eu trago mais um tema em imunologia, a imunidade inata e o sistema complemento:
As três fases da infecção inicial:
Os patógenos infectam o corpo por diversas vias:
I. Barreira epitelial
• Geralmente ocorre pela superfície epitelial interna;
• Superfície externa possui camadas protetoras secas;
• Na ausência de rupturas/ferimentos, patógenos atravessam o epitélio pela interação com moléculas na superfície ou aderem/colonizam a superfície;
• Esta união permite que o patógeno infecte/danifique a célula epitelial e a fixação.
• Mucosa epitelial: interior do epitélio, secreta muco rico em glicoproteínas (mucinas);
• Função do muco: proteção, pois microrganismos recobertos com muco são impedidos de aderirem;
• No intestino: adesão também é dificultada pelo peristaltismo.
• Substâncias microbicidas nos epitélios de superfície de vários organismo, inclusive insetos:
- No intestino delgado (células de Paneth) - peptídeos que danificam membrana celular bacteriana;
- Epitélio da pele - peptídeos que danificam membrana celular bacteriana;
- Trato respiratório - peptídeos que danificam membrana celular bacteriana;
- Pulmão - fluido com proteínas surfactantes, realizam opsonização (recobrimentos de partículas com proteínas que facilitam fagocitose).
• Flora normal: colicinas (antibacterianos produzidos por Escherichia coli).
• Encontrados em tecidos conectivos, trato gastrointestinal, pulmão, vasos sanguíneos no fígado (células de Kupffer), baço etc;
• Maior família são os neutrófilos, abundantes no sangue, mas ausentes em tecidos saudáveis;
• Macrófagos são os primeiros a encontrar os patógenos onde rapidamente há recrutamento de neutrófilos;
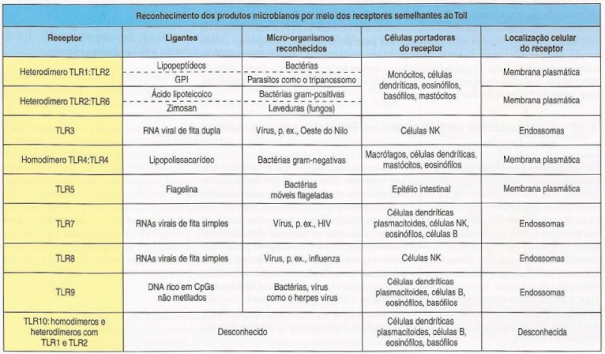
• Reconhecimento de patógenos: moléculas na superfície discriminam moléculas na superfície do patógeno e do hospedeiro. Exemplos: receptor de manose; receptor de lipopolissacarídeo;
• Reconhecimento pode ser por receptores para o complemento também;
• Fagocitose é um processo ativo:
1. Macrófago reconhece superfície do patógeno;
2. Membrana envolve patógeno;
3. Vesícula acidifica (fagossoma);
4. Fagossoma + lisossoma = fagolisossoma.
• Interação patógeno-macrófago induz liberação de citocinas e outros mediadores de inflamação no tecido, atraindo neutrófilos e proteínas do plasma;
• Indução ocorre também em célula dendríticas importante na imunidade adaptativa;
• Pus: bactérias piogênicas; neutrófilos mortos;
• Neutrófilos: vida curta (morrem após fagocitose);
• Macrófagos: vida longa.
• Macrófagos/neutrófilos produzem várias substâncias tóxicas aos microrganismos;
• Produção: respiração oxidativa.
I. Patógenos possuem estratégias de fuga dos fagócitos:
• Bactérias extracelulares se recobrem com cápsula de polissacarídeo não reconhecida pelo fagócito;
• Micobactérias: crescem nos fagossomas e inibem a fusão com lisossoma.
II. A inflamação:
• Citocinas: induzem diversas respostas não adaptativas nos primeiros dias após infecção (inflamação);
• Inflamação possui três papéis fundamentais:
- Moléculas efetoras adicionais e células no local para aumentar ação dos macrófagos;
- Forma barreira física para prevenir infecção;
- Promove reparo dos tecidos danificados.
• A inflamação é iniciada pela resposta dos macrófagos aos patógenos.
III. A resposta inflamatória:
1. Aumento do diâmetro vascular e aumento do fluxo sanguíneo local - CALOR e RUBOR;
2. Células endoteliais produzem moléculas de adesão para leucócitos que aderem e migram aos tecidos (extravasamento);
3. No local são atraídos neutrófilos, monócitos (que se diferenciam em macrófagos), eosinófilos, linfócitos;
4. Aumento da permeabilidade vascular;
5. Saída de fluido e proteínas do sangue (inchaço) - DOR e EDEMA.
• Mudanças são induzidas por mediadores inflamatórios produzidos por macrófagos:
- Prostaglandinas;
- Leucotrienos;
- Fator ativador de plaquetas (PAF);
- Citocinas (exemplo: TNF-α)
- Quimiocinas.
• E por cascata do complemento:
- Aumenta permeabilidade vascular;
- Induz expressão de moléculas de adesão;
- Quimioatraente para neutrófilos e monócitos;
- Ativa fagócitos e mastócitos, que liberam moléculas inflamatórias.
• Em caso de ferimento:
- Vasos sanguíneos induzem cascatas enzimáticas protetoras;
- Sistema quinina: produz muitos mediadores, como a bradicinina (peptídeo vasoativo): aumento da permeabilidade vascular; permite influxo de proteínas plasmáticas; dor ajuda limitar a propagação do patógeno.
- Sistema de coagulação: formação de coágulo - evita entrada de patógeno no sangue.
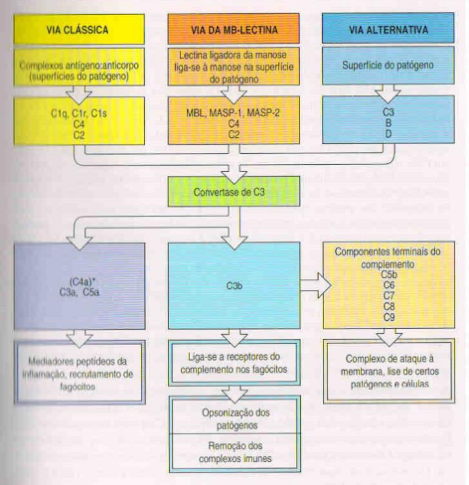
O sistema do complemento:
• Descoberto como componente termossensível do plasma que aumenta a opsonização por anticorpos;
• Sistema do complemento: várias proteínas que reagem para opsonizar e induzir respostas inflamatórias:
- Várias proteínas são proteases que se autoativam por clivagem proteolítica (chamadas de zimógenos);
- Precursores são encontrados em fluidos corporais e tecidos sem efeito adverso;
- Ativação pode ocorrer por três vias.
• Resumo dos principais componentes e ações das três vias de ativação do complemento:
Três vias de ativação do complemento são definidas. Embora diferenciem-se no modo de ativação e nas primeiras reações da cascata, todas levam à ativação de C3, à deposição de C3b na superfície do patógeno e ao recrutamento de mecanismos efetores similares para a destruição do patógeno. A via que atua no início da infecção é a via alternativa de ativação do complemento. Uma segunda via, a via da lectina de ativação do complemento, também faz parte da imunidade inata, mas é induzida pela infecção e leva algum tempo para ser ativada totalmente. A terceira via, a via clássica de ativação do complemento, faz parte tanto da imunidade inata quanto da adaptativa e requer a ligação do anticorpo ou de uma proteína do sistema imune inato, chamada de proteína C-reativa, à superfície do patógeno. Os nomes das vias refletem a ordem de sua descoberta científica - a via clássica foi a primeira a ser descoberta, seguido da via alternativa e, por último, a via da lectina. O nome complemento foi cunhado porque, na via clássica de ativação do complemento e de destruição do patógeno, as funções efetoras proporcionadas eram vistas como "complementares" à função de ligação dos anticorpos ao patógeno.
 |
| Correção: na verdade C4b,2a é uma C3 convertase ativa, pois é C2a que se liga a C4b. |
Referências
Parham, Peter et al. O sistema imune. 3. ed.-. Porto Alegre: ARTMED, 2011.















































Nenhum comentário:
Postar um comentário